L’essentiel à retenir : le rôle propre ne se limite pas aux soins d’hygiène, mais définit l’autonomie intellectuelle et décisionnelle de l’infirmier. Cette expertise permet d’identifier les besoins réels du patient pour construire une stratégie de soins personnalisée et efficace. Garanti par le Code de la Santé Publique, ce pouvoir d’initiative engage une responsabilité professionnelle totale.
Te demandes-tu parfois où s’arrête l’exécution sur prescription et où commence réellement ton rôle propre infirmier, cette zone d’autonomie souvent floue pour les étudiants et jeunes diplômés ? Maîtriser cette définition précise dépasse la simple théorie : c’est l’atout indispensable pour légitimer ta place dans l’équipe soignante et garantir une qualité de soins optimale face aux besoins complexes du patient. Nous allons décortiquer ensemble les mécanismes concrets de ton jugement clinique pour que tu puisses enfin agir avec une pleine confiance et une responsabilité assumée au quotidien.
- Le rôle propre : bien plus qu’une liste de tâches
- La démarche de soins : notre boîte à outils intellectuelle
- Une approche globale : voir la personne, pas seulement le patient
- Autonomie et collaboration : le duo gagnant
- Le rôle propre de demain : vers une autonomie renforcée
Le rôle propre : bien plus qu’une liste de tâches
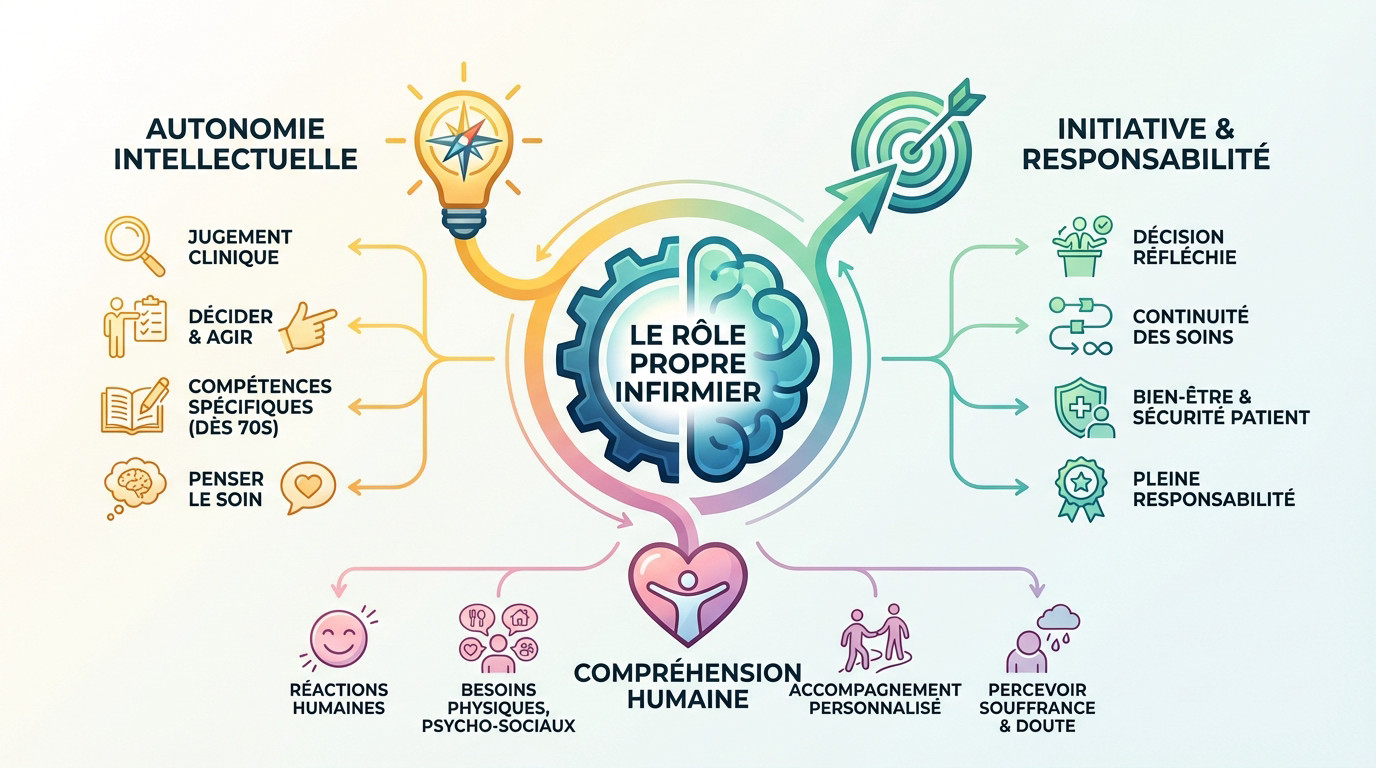
L’autonomie, le cœur de notre métier
Beaucoup réduisent encore le rôle propre infirmier à ce qu’on a le droit de faire sans le médecin. Grosse erreur. C’est avant tout notre espace d’autonomie intellectuelle, là où notre jugement clinique prend tout son sens. On ne se contente pas d’appliquer, on décide pour agir.
Cette liberté d’action n’est pas tombée du ciel. Elle est le fruit d’une reconnaissance progressive de nos compétences spécifiques, actée par la loi de 1978. C’est la preuve légale que nous avons notre propre champ d’expertise, distinct du médical.
Voilà ce qui différencie le soin infirmier d’une simple exécution de tâches techniques. C’est penser le soin avant de le faire, c’est ça notre vraie valeur ajoutée.
Comprendre l’humain derrière la pathologie
Notre rôle propre se fonde sur une compréhension fine des réactions humaines face à la maladie. On ne soigne pas juste un diabète, on accompagne une personne qui vit avec. C’est cette nuance qui change tout : notre job est de décoder les besoins physiques, mais aussi psychologiques et sociaux.
Prenez un patient paniqué avant une opération. Notre rôle propre, c’est d’identifier cette angoisse et d’initier une action immédiate. Ça peut être une écoute active, une reformulation ou une technique de relaxation pour l’apaiser.
Notre expertise ne réside pas seulement dans les gestes techniques, mais dans notre capacité à percevoir et à répondre à la souffrance, au doute ou au besoin de réconfort du patient.
L’initiative : passer de « voir » à « agir »
L’initiative, ce n’est jamais de l’improvisation. C’est une décision réfléchie qui découle directement de notre analyse de la situation. C’est la conséquence logique de notre autonomie : on voit un besoin réel, on met en place une action pertinente sans attendre.
Cette prise d’initiative est le moteur de la continuité des soins au quotidien. On ne peut pas attendre une prescription pour chaque geste. Notre rôle est d’assurer le bien-être et la sécurité du patient à chaque instant.
Mais attention, cela engage notre pleine responsabilité professionnelle devant la loi. Chaque initiative doit être justifiée et tracée dans le dossier de soins. C’est un pouvoir qui vient avec un devoir de rigueur absolue.
La démarche de soins : notre boîte à outils intellectuelle
Le diagnostic infirmier : poser les bonnes questions
Soyons clairs : ce n’est pas un diagnostic médical. Nous ne nommons pas la maladie. Nous identifions les réactions de la personne à son état de santé. C’est un jugement clinique sur ses besoins perturbés.
Prenons un exemple concret. Le médecin diagnostique une « fracture du col du fémur ». Le diagnostic infirmier sera plutôt « risque de perte d’autonomie » ou « anxiété liée à l’immobilisation ».
Cette étape est la pierre angulaire de notre autonomie. Sans un diagnostic pertinent, nos actions manquent de cible et de sens. C’est le point de départ du rôle propre infirmier.
Planifier les soins : la stratégie au service du patient
Une fois le diagnostic posé, on ne fonce pas tête baissée. On élabore un projet de soins. Cela consiste à définir des objectifs clairs et réalisables avec le patient.
Voici les étapes clés de la planification :
- Fixer des objectifs mesurables (ex : « le patient marchera 10 mètres avec aide d’ici 3 jours »).
- Choisir les interventions infirmières adaptées.
- Organiser les actions dans le temps.
Sachez que le raisonnement et la démarche clinique sont au cœur de cette planification, c’est une compétence qui se travaille tout au long des études et de la carrière.
Évaluer pour réajuster : le soin est un dialogue
Notre travail ne s’arrête pas à l’action. L’évaluation des résultats est une phase fondamentale du rôle propre. On vérifie si les objectifs sont atteints. Le soin a-t-il été efficace ? Le patient va-t-il mieux ?
Ce n’est pas un examen de passage. C’est un processus dynamique. Si ça ne marche pas, on ne s’acharne pas, on analyse pourquoi et on réajuste le plan de soins.
Cette boucle (diagnostic, plan, action, évaluation) est le moteur de la qualité et de la sécurité des soins. C’est la preuve de notre professionnalisme.
Une approche globale : voir la personne, pas seulement le patient
Le soin relationnel, un pilier de notre action
Beaucoup pensent à tort que discuter au bord du lit est une perte de temps. Faux. L’écoute active, l’empathie et le soutien psychologique sont des actes techniques qui relèvent pleinement de notre compétence autonome. Ce n’est pas du « social », c’est du soin pur qui change radicalement la façon dont le patient vit sa maladie.
C’est souvent au détour d’une conversation informelle qu’on capte l’information qui change tout. Celle qui permet de poser un diagnostic infirmier pertinent. Quand une personne se sent en confiance, les langues se délient et on comprend enfin ce qui bloque.
On nous le répète à l’IFSI, mais sur le terrain, ça prend tout son sens. C’est la base fondamentale abordée dans l’UE sur les soins relationnels. Sans cette dimension, on passe à côté de l’essentiel.
Confort, bien-être et éducation : l’autonomie au quotidien
On sous-estime trop souvent l’impact d’une installation soignée ou d’une toilette. Pourtant, assurer le confort, prévenir la douleur et maintenir l’hygiène sont des actions autonomes massives. Elles agissent directement sur la dignité de la personne et boostent sa guérison. C’est là que le rôle propre infirmier prend tout son sens.
Notre champ d’action autonome est vaste et précis :
- Le maintien strict de la sécurité de l’environnement du patient.
- L’accompagnement pour compenser le manque d’autonomie dans les actes quotidiens.
- L’éducation thérapeutique pour qu’il redevienne acteur de sa propre santé.
Ça peut sembler basique, mais détrompez-vous. Ce sont des soins de confort et de bien-être complexes qui exigent une analyse fine et une expertise réelle. On ne fait pas « juste » une toilette.
Le dossier de soins, mémoire de notre pensée
Le dossier de soins infirmiers (DSI), c’est notre outil de travail par excellence. Oubliez le simple cahier de transmissions. C’est l’endroit précis où notre démarche clinique devient visible. C’est la preuve tangible de notre analyse et de notre autonomie face aux besoins du patient.
La loi est claire : c’est nous qui gérons sa conception et son utilisation. On décide comment tracer nos diagnostics, fixer les objectifs, noter nos actions et évaluer les résultats. C’est notre territoire, personne ne nous dicte comment l’écrire.
Un DSI carré, c’est votre meilleure assurance juridique en cas de pépin et le seul moyen de garantir que le collègue suivant saura exactement quoi faire.
Autonomie et collaboration : le duo gagnant
Être autonome ne veut pas dire être seul. Au contraire, notre rôle propre nous donne une place centrale dans l’équipe soignante, notamment dans la collaboration avec les aides-soignants.
Le rôle propre comme guide de la collaboration
La collaboration avec l’aide-soignant n’est pas un automatisme, elle est régie par notre rôle propre. C’est toujours l’infirmier qui, fort de son autonomie, analyse la situation clinique et décide de confier un acte. Ce n’est jamais une simple distribution de tâches.
L’aide-soignant collabore ensuite à la mise en œuvre concrète de nos actions. S’il ne pose pas le diagnostic infirmier, il reste un observateur précieux sur le terrain qui nous transmet des informations vitales.
Déléguer un soin, ce n’est pas se décharger d’un poids. C’est confier une mission précise tout en restant le seul pilote de la stratégie de soins.
La responsabilité, clé de voûte de la délégation
Il faut bien comprendre l’enjeu : même si l’acte est réalisé par l’AS, l’infirmier reste entièrement responsable du résultat. C’est notre décision initiale, notre évaluation du patient, et donc notre responsabilité qui est engagée. C’est un principe non négociable du soin en collaboration.
Cela implique forcément une évaluation rigoureuse de la situation du patient et des compétences réelles de l’AS. On ne confie pas un soin de la même manière à un AS expérimenté ou à un élève.
Cette notion de responsabilité est un des piliers de notre profession, solidement ancrée dans le code de déontologie infirmier.
Clarifier les périmètres pour mieux travailler ensemble
Pour illustrer cette collaboration et comprendre les évolutions récentes, rien de tel qu’un tableau clair.
| Action relevant de l’initiative de l’IDE | Action confiée à l’AS sous responsabilité de l’IDE |
|---|---|
|
|
Le rôle propre de demain : vers une autonomie renforcée
Le rôle propre infirmier n’est pas figé dans le marbre. Il évolue avec notre profession, et les années à venir s’annoncent particulièrement intéressantes pour notre autonomie.
La reconnaissance légale s’accélère
Les lignes bougent, et pas qu’un peu. Des évolutions législatives majeures sont en cours pour reconnaître et renforcer officiellement ce que nous gérons déjà sur le terrain. L’autonomie infirmière passe d’un sujet de discussion à une réalité politique incontournable.
Parlons concrètement de la future loi sur la profession infirmière. Elle vient officialiser les notions de consultation et de diagnostic infirmiers. Ce n’est plus seulement une pratique tolérée ou une habitude, cela devient un droit inscrit dans les textes.
Ces avancées, prévues pour 2025, marquent une étape historique pour la reconnaissance de notre expertise technique et clinique.
De nouvelles compétences à l’horizon
De nouvelles perspectives s’ouvrent à nous. L’élargissement de notre autonomie ne s’arrête pas aux concepts, il touche à des compétences très concrètes. On parle désormais d’un pouvoir de prescription autonome pour certains produits ou examens indispensables.
Voici les grandes avancées attendues qui vont changer la donne :
- Un accès direct au patient possible dans certaines structures.
- consultation infirmière enfin reconnue et remboursée.
- Un droit de prescription pour les soins relevant de notre rôle.
Cela va transformer notre pratique en profondeur. Nous devenons un point d’entrée clé dans le système de santé. Notre rôle de prévention et d’éducation auprès des patients en sera décuplé.
Un défi pour chaque infirmier
Cette autonomie croissante est une chance inouïe, mais c’est aussi une exigence stricte. Elle nous oblige à être encore plus rigoureux, plus curieux, et à nous former en continu. C’est une grande responsabilité à assumer.
C’est pour cela que votre formation actuelle est si importante. Chaque concept appris, de la démarche clinique à la psychologie, construit le socle solide de cette future pratique autonome.
C’est un moment vraiment passionnant pour être infirmier. Nous sommes, ensemble, en train de redéfinir les contours de notre belle profession.
Finalement, le rôle propre, c’est votre boussole au quotidien. Il ne s’agit pas juste de faire, mais de réfléchir pour le bien du patient. Soyez fiers de cette autonomie : c’est elle qui fait de vous des infirmiers complets. Ayez confiance en votre jugement, c’est la véritable clé de notre magnifique métier
FAQ – Rôle Propre Infirmier
En quoi consiste exactement le rôle propre infirmier ?
C’est notre espace d’autonomie professionnelle. Concrètement, le rôle propre regroupe tous les actes de soins que nous réalisons de notre propre initiative, sans avoir besoin d’une prescription médicale. Cela concerne les soins liés à l’entretien de la vie, au confort et à la continuité des soins.
Dans ce cadre, c’est à nous de juger ce qui est nécessaire pour le patient. Nous utilisons notre expertise pour compenser son manque d’autonomie, que ce soit par des soins d’hygiène, de l’éducation thérapeutique ou un soutien psychologique. C’est la reconnaissance légale de notre compétence à décider.

Quelles sont les grandes missions de notre rôle propre ?
Notre rôle ne se limite pas à exécuter des gestes techniques. Nos missions principales suivent une démarche logique : identifier les besoins de la personne, poser un diagnostic infirmier (qui est différent du diagnostic médical) et fixer des objectifs de soins clairs.
Ensuite, c’est à nous de mettre en œuvre les actions appropriées et, point très important, d’évaluer les résultats. Nous sommes aussi responsables de la tenue du dossier de soins, qui est la preuve écrite de toute cette réflexion intellectuelle.
Comment distinguer notre rôle propre du rôle sur prescription ?
La différence majeure réside dans la prise de décision. Dans le rôle médico-délégué (sur prescription), nous appliquons une décision prise par le médecin, comme l’administration d’un médicament. Nous agissons alors sous sa responsabilité pour la prescription, mais gardons la nôtre pour la réalisation.
À l’inverse, dans le rôle propre, nous sommes les seuls décideurs. C’est nous qui identifions le problème (comme un risque d’escarre ou une anxiété) et décidons de l’action à mener. Ici, notre autonomie est totale et notre responsabilité est pleine et entière.
Comment l’OMS définit-elle la vision de notre rôle ?
L’Organisation Mondiale de la Santé nous donne une vision très large et humaniste. Pour elle, notre rôle est d’aider les individus, les familles et les groupes à atteindre leur plein potentiel physique, mental et social. On dépasse le simple cadre de l’hôpital.
Cela inclut bien sûr les soins curatifs, mais l’accent est aussi mis sur la prévention et la réadaptation. C’est une approche globale de la santé où l’infirmier est un pilier pour accompagner la personne dans toutes les étapes de sa vie.
Quelles responsabilités engageons-nous avec cette autonomie ?
L’autonomie va de pair avec la responsabilité. Lorsque nous agissons dans le cadre de notre rôle propre, nous engageons notre responsabilité personnelle, morale et juridique. Puisque c’est nous qui décidons de l’acte, nous devons pouvoir le justifier et en assumer les conséquences.
C’est pour cela que la rigueur est indispensable. Chaque décision doit être tracée dans le dossier de soins. C’est cette responsabilité qui fait de nous des professionnels de santé à part entière, et pas de simples exécutants.
1 Response to "Définition du rôle propre de l’infirmier"
[…] exerçons aussi via la définition du rôle propre de l’infirmier. Ce concept juridique est central pour notre autonomie […]